吸入低于4%七氟醚对潜在呼吸道塌陷所致通气困难患者镇静时气道通畅性的快速评估
陈果,郑剑桥,朱涛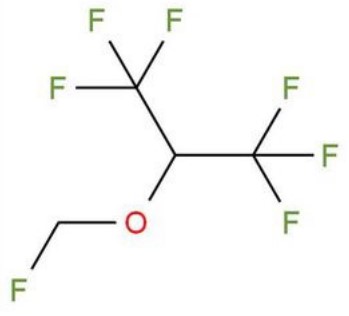
| 七氟醚分子结构式 |
困难气道是指由于存在面罩不能密闭,大量气体外漏或者气体进出阻力过大等一个或者多个因素导致麻醉医师不能提供足够的面罩通气的一种临床状况[1]。对于可能出现“不能面罩通气”的患者则是麻醉过程中的急症,全身麻醉意识消失后甚至轻度镇静后就可能出现上呼吸道塌陷而导致窒息缺氧,严重的会直接导致患者死亡或者遗留永久性中枢神经系统的损害。一般认为纤维支气管镜引导下清醒插管是此类患者最为安全的麻醉方法。但是,我们都知道清醒插管存在必需取得患者的高度合作,可能导致巨大血流动力学波动以及增加患者紧张、焦虑情绪等不良后果,在临床工作中给麻醉医师也带来了一定的压力。随着吸入麻醉药种类增加,针对吸入麻醉药在困难气道应用的研究越来越多。近年来很多有关吸入麻醉药用于成人或儿童患者的成功案例,试验中发现使用吸入麻醉药进行麻醉诱导过程中,呼吸暂停的发生率[2]及低氧血症的发生率[3]明显低于静脉诱导麻醉,指出吸入麻醉药较静脉麻醉药更适于术前评估有困难气道的患者[1]。而最近的研究更指出七氟醚具有低溶解度,在诱导过程中能很快提高肺泡内和血中的浓度,并能快速使患者意识消失,是适用于麻醉诱导的吸入麻醉药[4-10]。因此,我们认为七氟醚可以用于困难气道患者的诱导过程中。但是,可能出现上呼吸道塌陷的患者对麻醉镇静剂更加敏感,且最新研究指出相对于低浓度(4%)七氟醚,使用高浓度(8%)的七氟醚诱导时患者可能出现明显的呼吸暂停[11];另外喉咽部的前后径与七氟醚的浓度密切相关,吸入药的浓度越大,前后径越小[12]。因此本研究避免使用常规(8%)的七氟醚快速诱导吸入方法,从1%低浓度开始此类患者进行麻醉诱导,并在吸入过程中逐渐吸入麻醉药浓度,最高不超过4%,在患者Ramsay镇静5min(熟睡,弹扣眉间刺激时反应迟钝)判断上呼吸道梗阻的情况,以达到尽量保证安全的前提下,对潜在呼吸道塌陷所致通气困难患者镇静时气道通畅性进行快速评估。
纳入标准:年龄18~65岁, ASA 1-3级,具备(1)~(5)条中任意一条,且自身愿意参加试验的全麻下择期手术患者。
(1)气管隆突以上气道内,声门附近和口腔内肿瘤或新生物患者;
(2)颈部肿瘤/肿块导致气管受压患者;
(3)前纵隔肿瘤导致气管受压患者;
(4)鼾症合并睡眠呼吸暂停患者;
(5)颈部外伤、烧伤、手术、放疗等造成气管牵拉移位或者狭窄。
排除标准:
(1)因气管内肿瘤或新生物或者气管周围包块压迫,受累横切面积达2/3以上者;
(2)正常情况下呼吸道梗阻导致呼吸困难已经不能平卧的患者;
(3)合并慢支炎、肺气肿、肺炎、哮喘等呼吸道疾病患者;
(4)饱胃、反流性食道炎、肠梗阻等高返流误吸风险患者。
本试验共纳入35例拟行全身麻醉的可能存在困难气道的患者,其中成人25名,年龄15~65岁;儿童10名,年龄7月~10岁。16名成人患者术前诊断为“呼吸睡眠暂停综合征”,9名为“颈部巨大点位并压迫气管”。5名儿童术前诊断为“会厌囊肿”,4名诊断“喉乳头状瘤”,1名为“左颈部包块,气道受压30%”。
患者入室后常规生命体征监测。麻醉先用挥发罐1%七氟醚预充呼吸回路,面罩吸入1%七氟醚开始诱导,每3次呼吸增加0.5%的挥发罐浓度,直到最终七氟醚的浓度达到4%,并维持此浓度直到评估结束。评估结束的指标:(1)当患者的镇静RASS评分达到5分;(2)或出现明显的上呼吸道梗阻、且使用口咽通气道及托下颌无明显改善。
根据患者吸入七氟醚后呼吸道的通畅情况将35名患者分为3组。组1:患者入睡后没有出现气道梗阻,可以不在任何辅助措施下手控通气。组2:患者入睡后有一定的气道梗阻,但在鼻咽通气道、口咽通气道或喉罩的辅助下缓解,并在两人配合下行手控通气。组3:患者入睡后根本不能手控通气,且任何辅助措施均无效。通过上述分组后,组1患者使用2%异丙酚(1~2mg/kg)和氯化琥珀胆碱(1~1.5mg/kg)诱导插管;组2 患者继续吸入4%七氟醚5min并局部给予2%丁卡因喉咽腔喷雾,保留自主呼吸下,直接喉镜下行气管插管;组3患者停止七氟醚吸入,患者意识恢复后行纤支镜引导下清醒气管插管。
所有患者术前测量张口度(上下切牙距离)、颈周径、颏甲距,并观察颈部活动情况,记录麻醉前Mallampati分级。Mallampati 分级愈高插管愈困难,Ⅲ级,特别是Ⅳ级属困难气道。该分级是一项综合指标,其结果受到患者的张口度、舌的大小和活动度以及上腭等其他口内结构和颅颈关节运动的影响。
每10秒末记录一次试验期间所有患者的呼吸频率、潮气量、呼末CO2、氧饱和度及镇静评分(RASS评分),直至气道评估结束,同时观察患者有无三凹征,整个试验过程中有无使用口咽通气及喉罩。评估患者意识消失后能否面罩通气及胸廓起伏程度。记录首次出现RASS评分为1、2、3、4、5时呼末七氟醚的浓度(M-PRESTN, Datex-Ohmeda Inc., Helsinike, Finland)。
所有计数资料用比率表示。所有计量资料用均数±标准差表示,对计量资料行单因素方差分析(One-way ANOVA)或双因素方差分析。方差分析差异有统计学意义者,进一步用q检验对样本进行多组间的两两比较。α双侧= 0.05。
纳入的35名患者的一般情况见表1。
两组患者从吸入七氟醚开始到评估结束大约需要6min时间。在镇静程度RASS评分为4时,呼末七氟醚的浓度为(2.0±0.8)%,有7位(20%)患者出现了明显的呼吸困难。RASS为5分时,呼末七氟醚的浓度为(3.5±0.9)%,此时12位(34.3%)患者出现明显呼吸困难,其中57.9%(11/19)的成人及42.1% (8/19)儿童通过安放口咽通气道或鼻咽通气道,使呼吸道梗阻情况明显缓解。在试验中没有患者需要使用喉罩来缓解通气状况(见表2)。
| 表1 纳入的35名患者的一般情况 | |||||||||
| Characteristics | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| 项目 | Group Ⅰ | Group Ⅱ | P value | ||||||
| (n=16) | (n=19) | ||||||||
| Adults | Children | Adults | Children | ||||||
| (n=9) | (n=7) | (n=11) | (n=8) | ||||||
| Age (yr) | 42±12 | 6±4 | 40±15 | 4±4 | 0.458 | ||||
| Male / female | 11/4 | 7/3 | 11/4 | 7/3 | 0.587 | ||||
| Weight (kg) | 65±14 | 21±10 | 74±18 | 19±12 | 0.045 | ||||
| BMI (kg·m-2) | 26±3 | 21±4 | 35±3 | 22±7 | 0.167 | ||||
| ASA Ⅰ/ Ⅱ | 3/6 | 4/3 | 4/7 | 3/5 | 0.277 | ||||
| Malla-mpati Ⅰ/ Ⅱ/ Ⅲ/ Ⅳ | 1/4/4/0 | 1/4/2/0 | 0/3/7/1 | 1/3/3/1 | 0.378 | ||||
| Neck circum-ference (cm) | 46±15 | 21±7 | 40±22 | 14±9 | 0.214 | ||||
| Interi-ncisor distance (cm) | 4.9±1.8 | 3.8±2.2 | 4.4±2.3 | 3.2±2.1 | 0.341 | ||||
| Thyro-mental distance (cm) | 5.5±2.8 | 4.0±3.6 | 5.2±3.1 | 3.5±2.3 | 0.147 | ||||
| Sterno-mental distance neck in extension (cm) | 15±3 | 10±7 | 12±4 | 8±5 | 0.321 | ||||
| Sterno-mental distance neck in flexion (cm) | 2.1±1.0 | 1.2±0.8 | 1.8±1.2 | 0.9±1.0 | 0.111 | ||||
| * P<0.05, compared to Group I. | |||||||||
使用七氟醚至评估终点后,16名患者(成人9名/儿童7名)使用2%异丙酚(1-2mg/kg)和氯化琥珀胆碱(1-1.5mg/kg)诱导插管(组1);19例患者保留自主呼吸,并继续吸入4%七氟醚5分钟并局部给予2%丁卡因喉咽腔喷雾,保留自主呼吸下,直接喉镜下行气管插管(组2);无1例患者行清醒气管插管(组3)。所有35例患者都顺利气管插管,其中30例患者1次气管插管成功,5例患者需要2次及以上插管。在插管过程中,应用Cormack and Lehane评分评估喉镜暴露时可见会厌及声门情况,第1组患者有75%为1或2级,而在第2组中仅为40%,低于第一组(P=0.013)(见表2)。
| 表2 插管条件或所需次数 | |||||||||
| 项目 | Group Ⅰ | Group Ⅱ | t-value or | P value | |||||
|---|---|---|---|---|---|---|---|---|---|
| (n=16) | (n=19) | chi-square | |||||||
| Adult/child (n) | 10/6 | 15/4 | 1.151 | 0.283 | |||||
| Laryngoscopeic views of Cormack and Lehane (C&L) grades | |||||||||
| Grade 1 or 2 [case (%)] | 75 | 40 | 6.555 | 0.010 | |||||
| Grade 3 [case (%)] | 25 | 53.3 | 1.128 | 0.288 | |||||
| Grade 4 [case (%)] | 0 | 6.7 | 0.867 | 0.352 | |||||
| Intubation attempts | |||||||||
| By one attempt [case (%)] | 93.8 | 73.3 | 5.845 | 0.016 | |||||
| By two or more attempts [case (%)] | 6.2 | 26.7 | 1.554 | 0.213 | |||||
| * P<0.05, compared to Group Ⅰ. | |||||||||
针对潜在呼吸道塌陷所致通气困难患者,特别是在使用镇静药物以后能否正常通气是麻醉医师最为关心的问题。由于此类患者对镇静药相对敏感,使得麻醉医师在诱导过程中很难做出选择。在试验中我们发现,组Ⅰ和 Ⅱ成年患者术前的甲骸距离分别为5.5 cm和5.2cm。在困难气道指南中的提到:如果甲骸距离小于6cm,气管插管可能遇到困难。因此当患者甲骸距离小于6cm即有清醒插管的指针。另外,术前患者Mallampati 分级为Ⅲ 级,特别是Ⅳ 级属困难气道,本试验结果显示组I中有6例为Mallampati Ⅲ 级,组Ⅱ有10例是MallampatiⅢ 级,2例是Mallampati Ⅳ级,由于样本量较小,两组间未发现Mallampati分级上有统计学差异,但此18位患者通过术前的评估均有清醒插管的指针。但从试验结果中我们看到,通过吸入低浓度七氟醚,在患者入睡状态下判断气道通畅性后,无一例受试者需要清醒插管,此结果与之前的研究中提到的甲骸距离与困难气道发生几率只有0.07%相似[13-14],同时也间接指出使用术前针对困难气道的评估指南可能会对过高评估风险这类患者的风险,增加清醒气管插管的选择率[13]。由于两组患者均有成人和儿童,同时诊断也不一样,因此没有发现术前危险因素在两组间有差异,在今后的研究中应加大样本量,同时选择同一病种患者进行研究,才能进一步判断这些危险因素与清醒气管插管的相关性。
随着镇静深度的增加,组Ⅱ患者在RASS为4分和5分时出现明显三凹征,其中13位出现呼吸暂停,12名需要使用口咽或鼻咽通气道辅助自主通气。此时患者呼及末七氟醚的浓度达到2.2%和3.0%。在近期研究中发现,在儿童吸入1.0MAC(1.7%)七氟醚时,其呼吸道的横截面积会减少13%~18%,而吸入1.5MAC(2.5%)七氟醚时,其呼吸道的横截面积会减少28%~34%,说明在RASS为4分或是5分时,患者呼吸道的通畅性有一定程度的下降,此时可能需要一些辅助措施协助患者的自主呼吸。同时,针对潜在呼吸道塌陷所致通气困难患者,本试验选择低于4%的七氟醚吸入也较传统的8%的七氟醚对此类患者呼吸道的横截面积影响更小,也更为安全。
通过吸入低浓度的七氟醚,我们可以在6min左右对患者的呼吸通畅情况作出一个合理的评估,这相对于术前传统的多项指标的测量简单,也缩短了评估时间。同时本试验中使用低深度(低于4%)七氟醚进行快速评估后,35名潜在呼吸道塌陷所致通气困难患者在镇静后均顺利插管,仅有5例患者需要2次及以上插管。此过程中所有患者的脉搏氧饱和度均维持在90%,且无需要紧急气管切开的病例。另外,组I患者喉镜暴露下Cormack and Lehane 分级(直接喉镜下声门及会厌暴露情况)及一次性插管的成功率均高于组Ⅱ,说明评估分组有效。因此,使用吸入低深度(低于4%)七氟醚评价患者的气道通畅性可作为麻醉医师选择诱导方式的又一项有效的评估指标。
根据我们的研究结果表明:吸入低深度(低于4%)七氟醚逐渐增加患者的镇静深度,可以作为有潜在呼吸道塌陷所致通气困难患者镇静时气道通畅性的另一安全快速的评估方法,适当减少不必要的清醒气管插管操作,减少气道损伤和降低麻醉诱导及插管期间的风险性,以保证此类患者麻醉诱导期间的舒适及安全性。
[1]American Society of Anesthesiologists Task Force on Management of the Difficult Airway: Practice guidelines for management of the difficult airway[J]. Anesthesiology, 2003,98(5):1269-1277.
[2]Kandasamy R, Sivalingam P. Use of sevoflurane in difficult airways[J]. Acta Anaesthesiol Scand, 2000,44(5):627-629.
[3]Bonnin M, Therre P, Albuisson E, et al. Comparison of a propofol target-controlled infusion and inhalational sevoflurane for fibreoptic intubation under spontaneous ventilation[J]. Acta Anaesthesiol Scand, 2007,51(1):54C59.
[4]Wakamatsu T, Hiromi R, Kato S. Anesthetic management of morbidly obese patients using inhalation induction with high concentrations of sevoflurane[J]. Masui, 2005,54(7):791-793.
[5]Cros AM, Chopin F, Lopez C, et al. Anesthesia induction with sevoflurane in adult patients with predictive signs of difficult intubation[J]. Ann Fr Anesth Reanim, 2002,21(4):249-255.
[6]Nick PT, Andrew DF, Keith LD. End-tidal Sevoflurane and Halothane Concentrations during Simulated Airway Occlusion in Healthy Humans[J]. Anesthesiology, 2009,111(2):287-292.
[7]Caplan RA, Posner KL, Ward RJ, et al. Adverse respiratory events in anesthesia: A closed claims analysis[J]. Anesthesiology, 1990,72(5):828-833.
[8]Caplan RA, Benumof JL, Berry FA, et al. Practice guidelines for management of the difficult airway: A report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway[J]. Anesthesiology, 1999,90(1):341-342.
[9]Gene NP, Karen BD, Robert AC, et al. Management of the Difficult Airway: Aclosed claims analysis[J]. Anesthesiology, 2005,103(1):33-39.
[10]Simmons ST, Schleich AR. Airway regional anesthesia for awake fiberoptic intubation[J]. Reg Anesth Pain Med, 2002,27(2):180-192.
[11]Xue FS, Liao X, Li CW, et al. Clinical experience of airway management and tracheal intubation under general anesthesia in patients with scar contracture of the neck[J]. Chinese Medical Journal, 2008,121(11):989-997.
[12]Wang PK, Luo PH, Chen A, et al. Emergency tracheal intubation in an ankylosing spondylitis patient in the lateral position using the GlideScope[J]. Acta Anaesthesiol Taiwan, 2008,46(2):80-81.
[13]Mark WC, Mauro A, Christopher KM, et al. Extent and Localization of Changes in Upper Airway Caliber with Varying Concentrations of Sevoflurane in Children[J]. Anesthesiology, 2006,105(6):1147-1152.
[14]El-Ganzouri AR, McCarthy RJ, Tuman KJ, et al: Preoperative airway assessment: Predictive value of a multivariate risk index[J]. Anesth Analg, 1996,82(6):1197-1204.